Insuficiencia cardíaca
- La insuficiencia cardíaca (IC) es una enfermedad frecuente, potencialmente mortal y costosa (39 000 millones de dólares en EE. UU.2), que a menudo se sufre en la etapa terminal de una cardiopatía.
- Afecta a 23 millones de personas en todo el mundo y va en aumento.2
- Es la causa principal de hospitalización de pacientes mayores de 65 años en el mundo desarrollado.2
- 1 de cada 5 personas muere en el año siguiente al diagnóstico de IC, y hasta un 50 % muere en los 5 años siguientes.2
Definición
La insuficiencia cardíaca (IC) es un síndrome clínico complejo en el que la función de bombeo del corazón se vuelve insuficiente (disfunción ventricular) para satisfacer la demanda de oxígeno de órganos y tejidos vitales del organismo. En consecuencia, se acumula líquido en el pulmón o en varias partes del organismo, lo que causa congesión y edema. Esa es la razón de síntomas frecuentes como dificultad respiratoria, fatiga y poca tolerancia al ejercicio.
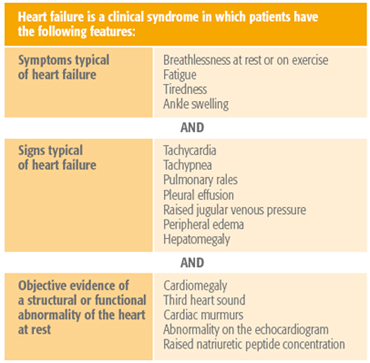
Tabla de signos y síntomas de la insuficiencia cardíaca
Adaptada de: Dickstein K, Cohen-Solal A, Filippatos G, et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2008; 29: 2388-442
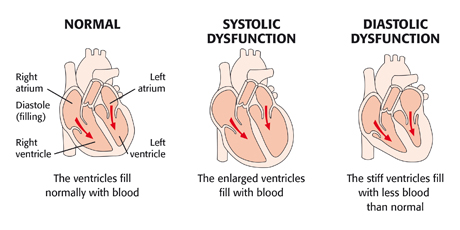
La IC es una enfermedad crónica que empeora con el paso del tiempo y provoca una remodelación progresiva del corazón. Cambia el tamaño y la forma de este, lo que deteriora la función ventricular de dos maneras:
- IC sistólica (IC con fracción de expusión disminuida): El adelgazamiento y debilitamiento de las paredes ventriculares provocan dilatación y menor capacidad para expulsar sangre.
- IC diastólica (IC con fracción de expulsión conservada): Como consecuencia del engrosamiento y el aumento de rigidez de los ventrículos debidos a la hipertrofia, el proceso de relajación se altera.
Diagnóstico
El diagnóstico de insuficiencia cardíaca se basa en una serie de signos y síntomas típicos, así como en indicios objetivos de anomalía estructural o funcional del corazón (Guía de la European Society of Cardiology sobre insuficiencia cardíaca de 2012).
Su diagnóstico rápido y preciso es esencial para elegir el tratamiento adecuado y mejorar los desenlaces clínicos de los pacientes. Sin embargo, la IC es difícil de diagnosticar, porque los síntomas clínicos son variados y, con frecuencia, inespecíficos. El diagnóstico debe basarse en una combinación de anamnesis y exploración física del paciente, pruebas de imagen y pruebas de laboratorio. Determinar los niveles de biomarcadores como NT-proBNP y Galectin-3 es útil para el diagnóstico precoz y el pronóstico de la insuficiencia cardíaca3,4. Determinar los niveles de procalcitonina (PCT) es útil para el diagnóstico de neumonia bacteriana concomitante en los pacientes que acuden al médico con IC aguda.5
NT-proBNP: diagnóstico precoz de insuficiencia cardíaca
NT-proBNP es la fracción aminoterminal del propéptido natriurético tipo B3. Es un biomarcador de insuficiencia cardíaca probado y en muchas guías se recomienda que forme parte de las pruebas diagnósticas.6
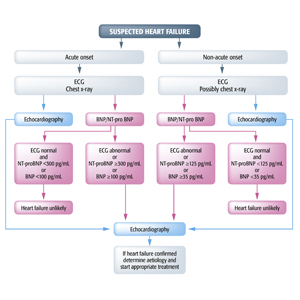
Diagrama de flujo diagnóstico para pacientes con sospecha de insuficiencia cardíaca, en el que se muestran los modelos alternativos de "ecocardiografía " (en azul) y "péptido natriurético" (en rojo)
Galectin-3: identificación de pacientes con alto riesgo
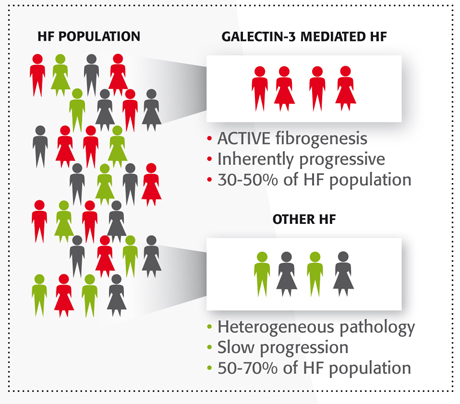
Mientras que el NT-proBNP es un biomarcador que ayuda a diagnosticar la insuficiencia cardíaca, se necesita más información para determinar el fenotipo de los pacientes con IC que tienen un riesgo mayor de volver a ser hospitalizados o de mortalidad. En la actualidad se sabe que entre el 30 % y el 50 % de los pacientes con insuficiencia cardíaca presenta una forma de la enfermedad, progresiva por naturaleza, en el que intervienen altos niveles de Galectin-3.4 Galectin-3 causa fibrosis progresiva, una patología subyacente conocida de la insuficiencia cardíaca7. Medir los valores de Galectin-3 puede proporcionar información útil para tomar mejores decisiones sobre el tratamiento que necesita el paciente.4
Procalcitonina (PCT): diagnóstico de neumonía bacteriana concomitante en pacientes con IC
Aproximadamente el 10 % de los pacientes con disnea aguda padecen trastornos cardíacos y respiratorios concomitantes8. Recientemente ha empezado a considerarse que la procalcitonina es un biomarcador útil para el diagnóstico de neumonía bacteriana concomitante en pacientes con IC5.
Detectar neumonía sobreañadida en pacientes que acuden al médico con insuficiencia cardíaca aguda (ICA) es difícil, ya que los signos clínicos son parecidos. El uso conjunto de péptidos natriuréticos (BNP/NT-proBNP*) y PCT puede ayudar a distinguir entre neumonía e ICA5.
Los pacientes con IC tienen un riesgo mayor de neumonía9. Es importante identificar a los pacientes con insuficiencia cardíaca aguda a los que se sobreañade una infección bacteriana (neumonía), puesto que corren el riesgo de tener una peor evolución si no se les diagnostica y trata correctamente10.
* En este estudio se utilizó BNP, pero se esperan resultados parecidos si se combinan PCT y NT-proBNP.
Prevención / Tratamiento
Prevención
La mejor forma de prevenir la insuficiencia cardíaca es llevar un estilo de vida saludable, ya que así se reducen factores de riesgo bien conocidos, como son la hipertensión y la cardiopatía isquémica.
Estas son algunas de las causas que pueden evitar aumentar las probabilidades de desarrollar insuficiencia cardíaca:
- No fumar.
-
Realizar regularmente actividad física.
-
Llevar una dieta equilibrada y baja en azúcar, sal y grasas saturadas.
-
Mantener un peso saludable.
-
Reducir y controlar el estrés.
-
Controlar ciertas afecciones, como hipertensión, hipercolesterolemia y diabetes, si es necesario con medicación.
Tratamiento
El tratamiento recomendado para la insuficiencia cardíaca depende de la etapa y la gravedad. Mediante el tratamiento se controlan los factores de riesgo y se combaten las causas subyacentes o los factores agravantes. Su objetivo es aliviar los síntomas y prevenir el progreso de la enfermedad.
Existen importantes tratamientos farmacológicos de la IC basados en resultados documentados que combaten diversos mecanismos fisiopatológicos que intervienen en la IC y afectan al corazón, los riñones y la circulación periférifca.
Entre esos fármacos están los siguientes:
-
Diuréticos para disminuir el volumen de líquido en el torrente sanguíneo
-
Inhibidores de la enzima conversiva de la angiotensina (IECA) y antagonistas de los receptores de la angiotensina II (ARA II) para contribuir a la vasodilatación.
-
Betabloqueantes para reducir la frecuencia cardíaca y bloquear la estimulación excesiva del corazón
-
Antagonistas de los receptores de la aldosterona para reducir la presión arterial y la congestión
-
En determinados casos también pueden ser necesarios la digoxina y los fármacos inotrópicos para estimular las contracciones cardíacas.
"Puede considerarse la valoración de biomarcadores como Galectin-3, para la estratificación de riesgos en pacientes con IC ambulatorios e ingresados".
Guía de la American College of Cardiology Foundation (ACCF) y la American Heart Association (AHA) sobre el manejo de la insuficiencia cardíaca de 2013.
En función del grado de daño cardíaco, puede ser necesaria una intervención quirúrgica (prótesis valvular, marcapasos, dispositivo de asistencia ventricular). Si los daños son graves, con frecuencia el único remedio sigue siendo el trasplante cardíaco.
Guías
- American College of Cardiology Foundation (ACCF) and the American Heart Association (AHA) 2013 Guideline for the Management of Heart Failure.
http://circ.ahajournals.org/content/early/2013/06/03/CIR.0b013e31829e8807
- European Society of Cardiology (ESC)
McMurray JJ, et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: the Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur Heart J. 2012;33:1787–1847 (link)
http://eurheartj.oxfordjournals.org/content/early/2012/05/17/eurheartj.ehs104
Thygesen K, et al.; Study Group on Biomarkers in Cardiology of the ESC Working Group on Acute Cardiac Care. Recommendations for the use of natriuretic peptides in acute cardiac care: a position statement from the Study Group on Biomarkers in Cardiology of the ESC Working Group on Acute Cardiac Care. Eur Heart J. 2012;33:2001-6. (enlace)
http://eurheartj.oxfordjournals.org/content/early/2011/02/02/eurheartj.ehq509.full.pdf
- National Academy of Clinical Biochemistry (NACB)
Tang W.H. et al., National Academy of Clinical Biochemistry Laboratory Medicine Practice Guidelines: Clinical Utilization of Cardiac Biomarker Testing in Heart Failure. Circulation 2007; 116: 99-109 (link)
http://www.ncbi.nlm.nih.gov/pubmed/17630410
- Heart Failure Society of America (HFSA)
Lindenfeld J, et al. HFSA 2010 Comprehensive Heart Failure Practice Guideline. J Card Fail. 2010;16:e1-194.
http://www.onlinejcf.com/article/S1071-9164(10)00173-9/abstract
- American College of Emergency Physicians (ACEP)
Silvers SM, et al. Clinical Policy: critical issues in the evaluation and management of adult patients presenting to the emergency department with acute heart failure syndromes. Ann Emerg Med 2007; 49: 627-669. (link)
http://www.annemergmed.com/article/S0196-0644(06)02461-9/fulltext
Referencias
- Heidenreich PA, et al. Forecasting the impact of heart failure in the United States: a policy statement from the American Heart Association. Circ Heart Fail. 2013;6:606-19.
- Bui AL, Horwich TB, Fonarow GC. Epidemiology and risk profile of heart failure. Nat Rev Cardiol. 2011;8:30-41.
- Thygesen K, et al.; Study Group on Biomarkers in Cardiology of the ESC Working Group on Acute Cardiac Care. Recommendations for the use of natriuretic peptides in acute cardiac care: a position statement from the Study Group on Biomarkers in Cardiology of the ESC Working Group on Acute Cardiac Care. Eur Heart J. 2012;33:2001-6.
- McCullough PA, Olobatoke A, Vanhecke TE. Galectin-3: a novel blood test for the evaluation and management of patients with heart failure. Rev Cardiovasc Med. 2011;12:200-10.
- Maisel A, et al. Use of procalcitonin for the diagnosis of pneumonia in patients presenting with a chief complaint of dyspnoea: results from the BACH (Biomarkers in Acute Heart Failure) trial. Eur J Heart Fail. 2012; 14: 278–286.
- McMurray JJ, et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: the Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur Heart J. 2012;33:1787-847
- de Boer RA, et al. Galectin-3: a novel mediator of heart failure development and progression. Eur J Heart Fail. 2009;11:811-7.
- Arenja N, et al. The ESC Textbook of Intensive and Acute Cardiac Care 2011: Acute Dyspnea
- Mor A, et al. Chronic heart failure and risk of hospitalization with pneumonia: a population-based study. Eur J Intern Med. 2013;24:349-53.
- Thomsen RW, et al. The impact of pre-existing heart failure on pneumonia prognosis: population-based cohort study. J Gen Intern Med. 2008;23:1407-13.
Este sitio web no proporciona consejos médicos
El contenido sobre atención sanitaria de este sitio se presenta resumido, es de carácter general y se facilita con fines informativos únicamente. No se ha elaborado para sustituir los consejos de los profesionales de la medicina y no se recomienda utilizarlo de ese modo. No debe usted utilizar el contenido sobre atención sanitaria de este sitio para diagnosticar un problema de salud o forma física o una enfermedad. Consulte siempre a su médico o a otro profesional de la salud cualificado sobre cualquier enfermedad o tratamiento médico. El contenido de este sitio no tiene como finalidad el diagnóstico o el tratamiento médicos. Los médicos no deben utilizarlo como única fuente de información para decidir qué recetar. Nunca haga caso omiso de consejos médicos ni retrase una consulta médica por algo que haya leído en este sitio.